會診數篇 (2) 臨床照會有所謂的原則嗎?

文 | 吳懷珏(內科住院醫師)
為了琢磨怎麼好好地看會診,會時不時參考其他人是怎麼回會診以截長補短。自己也發過幾則,收到的有些回覆讓人覺得想問的都有被回答到,有些則有種撲空的感覺。
回頭檢視自己回覆過的會診,還是會覺得有些不盡完整之處。寫得多或少、限縮或延伸,或許是行醫風格或哲學的問題,我更好奇的是,有沒有可以參考的會診原則可供參考。
內科聖經 Harrison’s Principles of Internal Medicine, 21e 還真的有一章專門講會診:Chapter 478: Approach to Medical Consultation,裡面對於發會診的醫事人員、看會診的醫師,乃至醫師單位都有所建議。

本章還花了一些篇幅告誡醫師們不要發「路邊照會」(Curbside Consults),意即非正式的照會,畢竟沒有完整病史與評估下很常不完整甚至有瑕疵 (incomplete or even flawed)。

以一個加護病房照會問卷調查 [1] 的研究當中,歸納出公認會診的四大目的:
需要臨床或處置的專長 the need for clinical or procedural expertise(例:困難插管找麻醉科)
醫療體系流程要求 an explicit or implicit protocol of the institution mandating the consult(例:神經內科MS申請罕見疾病重卡需照會 AIR、Hema)
教育醫事人員 an opportunity to provide education to the primary or consulting team(例:想學習如何做風濕免疫科疾病的診療)
病家要求 at the family’s request
有些對於會診建議的文章導向了一篇頗有年紀的 commentary 《會診十誡》[2]。
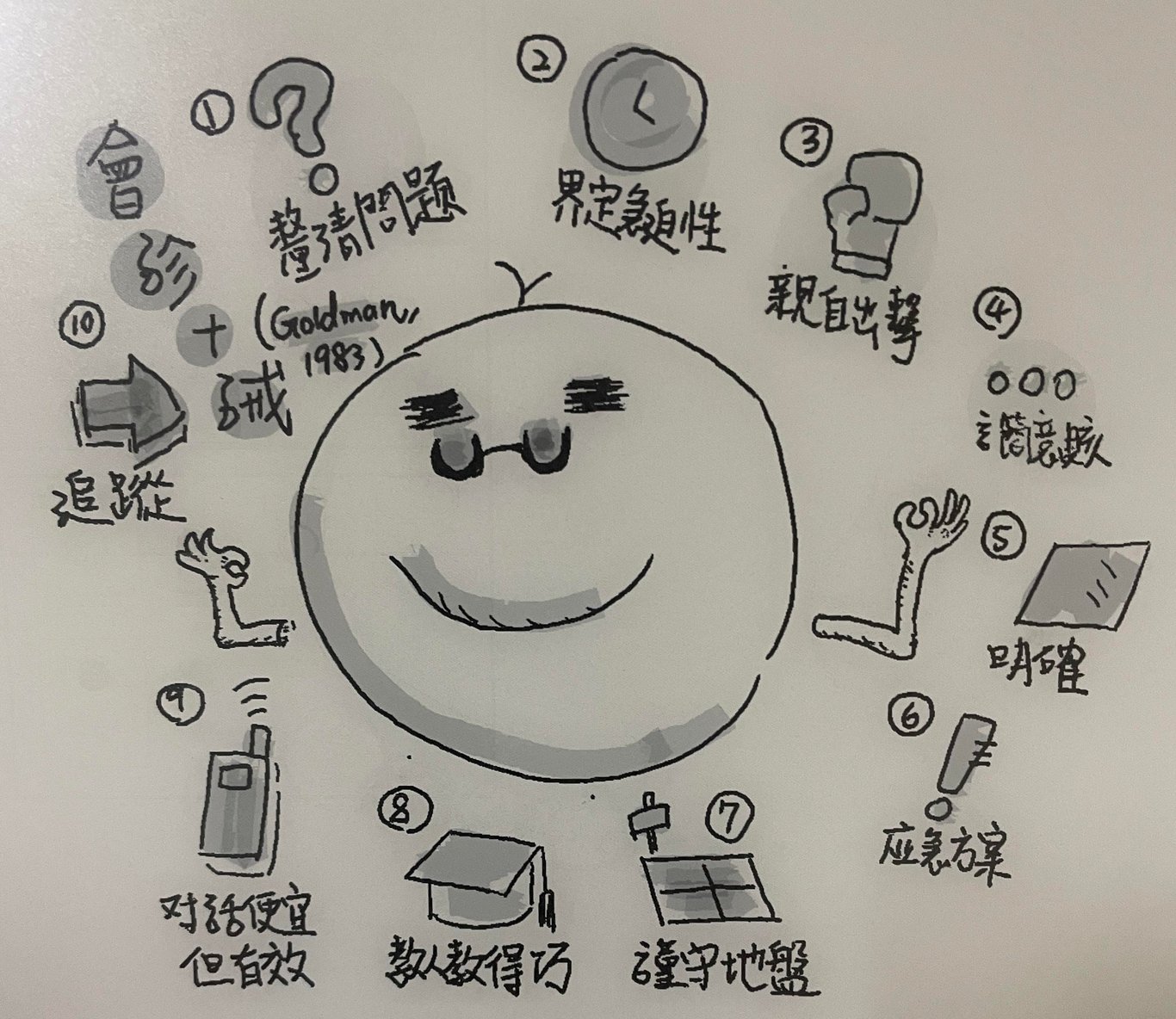
作者用輕鬆的語句列了十項,我想以此為架構,把 Harrison 因應的建議與相關文章填入,來擴寫十項內容:
第一誡:釐清問題 Determine the question
在一個美國教學醫院中糖尿病術前照會中,有 24% 發出的照會沒有寫出特定問題,而有12%照會回覆沒有回答人家的問題。
發照會方:不要只寫「請評估」,模糊的語彙對臨床無益 (Vague messages such as “Please evaluate” are not as helpful),應要寫清楚諸如「腎衰竭的原因為何」、「這顆肺結核要如何評量檢查」。
第二誡:界定嚴重度、急迫度 Establish urgency
區分非常緊急會診 emergent、急會診 urgent、選擇性會診 elective
發照會方:緊急的話用電話或直接溝通 (Urgency should be clearly conveyed, typically with a phone call or other direct communication.)
被會醫師:對被會方來說,每天都有如紙片飛來的會診要求,自己要學會區分輕重緩急。
第三誡:親自出擊! Look for yourself
大約只有 9% 的會診可以純粹透過既有的臨床資料來回覆,其他的需要自己親身或提出進一步的檢查,才有辦法形成完整的會診評估。
被會醫師:要自己組織甚至主動著手取得臨床資訊(包括病史詢問、身體檢查、過往影像、病理報告等)。
第四誡:言簡意賅 Be as brief as appropriate
現實在於越長的建議越不容易被完整執行,在 Brigham and Women’s Hospital,發現一個會診平均會增加 $300 的檢查花費,費用高低與該會診對病人的影響無關。Stevens 等人在 2013 年的問卷研究中 [1],發照會方的困擾是:「這些被會專家們會開出爆多種檢驗,或叫我們另外再做無數種檢查…這些東西有用的機會相對低微。」
發照會方:不要「過度照會」(over-consult),照護應該重質不重量 (Medical care should be focused on value, not volume)。越常發照會的醫師在病人死亡率上與其他醫師並無差別。
被會醫師:應該要拒絕「為了彰顯自身專業」而安排非必要檢查的誘惑 (the consultant must resist the temptation to suggest tests that are not crucial to the case just to validate his or her “expert” status)。
第五誡:明確 Be specific
Harrison’s 寫出三大會診原則:禮貌 (courtesy)、可近 (availability)、清晰 (clarity)。
被會醫師:回覆諸如「可能為惡性的腹水」幫助不大,倒不如寫「我會安排腹水抽吸來排除惡性腹水的可能」。在診斷上寫「懷疑」(consider)某些診斷或檢驗,比不上更精確紮實的建議。
套句我最愛的史家東尼賈德的話,「不清不楚的表達必定表示思想的缺失。」以此自勉。
第六誡:提供應急方案 Provide contingency plans
發照會方:可以列出可能需要特定專業處理的臨床狀況並請求建議。
被會醫師:病人可能隨時有狀況,請想好應對方案選項。
第七誡:謹守你的地盤(不要插手搶人家的病人) Honor thy turf (or thou shalt not covet thy neighbor’s patient)
發照會方:要說明是一次性的還是持續合作 (single evaluation or ongoing co-management?)。
被會醫師:應該扮演一個輔助的角色 (subsidiary role)、避免在病歷上給出與他科直接衝突 (running arguments) 的臨床建議。雖然被會醫師對病人有責任,這個責任所帶出的建議也應該與當科醫師討論過,而不是和當科競爭病人(的注意力與忠誠度)。被會醫師要判斷參與的程度,而且不要預期對方需要你的長期共同照護。(AKA 不要太雞婆)
如果沒有要 takeover,我到會診的最後會告知病人:我們會診大致上到這邊,之後會有些檢驗與處置的建議,我們會轉告O醫師(住院病人主責的主治醫師),並交由他來進行。
第八誡:教人要教得…巧 Teach … with tact
有些人發照會結果得到一頓羞辱(會診方OS:啊我就是不懂才問你們嘛…),在 ICU 問卷中有位受訪者講:“The [consult] attending makes my house staff feel stupid for calling the consult…that’s kind of the worst sort of consult….” 實在讓人有點同情。
發會診方:通常會喜歡會診醫師分享一些專業與見的。
被會醫師:不卑不亢,不要用一種高高在上的態度。照會所附上的 reference 通常只是輔助,無法作為溝通的替代。不要附兩條以上的 reference,而且附上的來源最好是對被會專科來說重要的期刊而且不是發會診醫師平時會訂閱的內容。貼上大部頭期刊的近期文章雖然某種程度上出於好意,卻可能會讓人感受有點差。
第九誡:對話便宜…但是有效 Talk is cheap…and effective
有些被會醫師期待人家在照會後打電話給他,有些喜歡用病歷溝通。溝通的方式取決於臨床問題的複雜度與急迫性。沒有什麼可以取代會診後與當科醫師的直接交流,尤其在會診醫師覺得建議很重要或是可能有爭議時,一通電話甚至當面討論很重要。
發會診方:如果發會診的一方沒有遵照會診方的建議,也應該在病歷上記載原因。
被會醫師:應該謹記會診回覆在處理個案上的重量 (carries a tremendous weight)。
第十誡:追蹤 Follow-up
被會醫師:有些併發症會在處置後、手術後、數天後出現,因此追蹤病人的情況對於檢核自己給出的建議也十分重要。就算已經和當科醫師討論過會診建議,不是所有重要的建議會被執行,尤其在新的學年開始之際。因此,對於會診醫師來說,檢核建議與執行面的落差就像是住院醫師檢查醫學生的病歷寫作一樣重要。研究發現如果被會醫師定期在 follow-up notes 列出建議,可以增加會診建議的執行率。被會醫師也應該要知道什麼時候優雅淡出,不過通常不是會診回完的那一天。
十誡之外
十誡的時代已經距現今整整四十年,醫學演進,醫療更不可同日而語,現代的會診有所謂七個高品質會診的內涵 [1],包括 (1) 確定果斷 decisiveness、 (2) 縝密性 thoroughness、(3) 關注度 level of interest、(4) 專業素養 professionalism、(5) 專業知識技藝 expertise、(6) 即時性 timeliness, and (7) 與病人家屬互動 involvement with the family of the patient.
我認為第 (1) 項「確定果斷 decisiveness」意同第五誡的「明確」,後面的六項和十誡相比,更蘊涵著「以病人為核心」的精神,而非像「會診十誡」處理比較多「醫院職場倫理」與情面問題。
在實證上,研究者請受訓人員與主治醫師評估各科會診的可近性、時間性與品質 evaluate different divisions and departments on their availability, timeliness, and quality of their consultative services,發現外科系都是三項最低 [3],上述品質落差的背景和醫療體系還有薪資結構有關,舉例來說,外科醫師會拿捏開刀時間與在臨床看病人的時間,畢竟人沒辦法同時出現在兩個地方。
誠如彼德杜拉克所言「無以量測,無以進步」(if you can’t measure it, you can’t improve it.) 照會這種很難量化的醫療照護,有如此的實證只是個開始。臨床端有需求,便需要滿腹經綸的專家讓自身的知識為他者可見。會診是個雙向道 (two-way street),往來奔跑,必不孤單。
「你在想什麼,都把它放到紙上,頭顱是太脆弱的容器。」─Dmitri Shostakovich,蘇聯音樂家。《Testimony》,1979。
[1] Stevens, J. P., Johansson, A. C., Schonberg, M. A., & Howell, M. D. (2013). Elements of a high-quality inpatient consultation in the intensive care unit. A qualitative study. Annals of the American Thoracic Society, 10(3), 220–227.
[2] Goldman L, Lee T, Rudd P. Ten commandments for effective consultations. Arch Intern Med. 1983;143(9):1753–5
[3] Jarjou’i A et. al. Isr J Health Policy Res., 2021
